Hombre de 60 años de edad sin antecedentes patológicos importantes. Masa palpable en flanco izquierdo.
Ecografía: Masa solida de 18 x 14 cm de diametro localizada en flanco izquierdo con

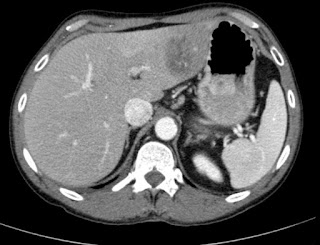
TC Abdomino-pelvico: Masa de densidad partes blandas, heterogénea con zona central hipodensa
Se realiza RX simple de abdomen, ecografía abdominal y tomografía helicoidal multicorte.
RX Simple de abdomen.
Ecografía: Masa solida de 18 x 14 cm de diametro localizada en flanco izquierdo con
centro necrotico sugestiva de Tm (probable sarcoma).

TC Abdomino-pelvico: Masa de densidad partes blandas, heterogénea con zona central hipodensa
probablemente necrotica de 18 x 13 cm localizada entre el pancreas y el
estomago sin plano graso de separación con la pared gastrica.
Conclusiones: Masa solida probablemente dependiente del tracto gastrointestinal
sugestiva de leiomiosarcoma/GIST.
Se aconseja PAAF y exeresis tumoral.
Posteriormente se realiza la biopsia guiada por TC y se confirma la sospecha inicial de GIST.
Que es el GIST?
|
|
|